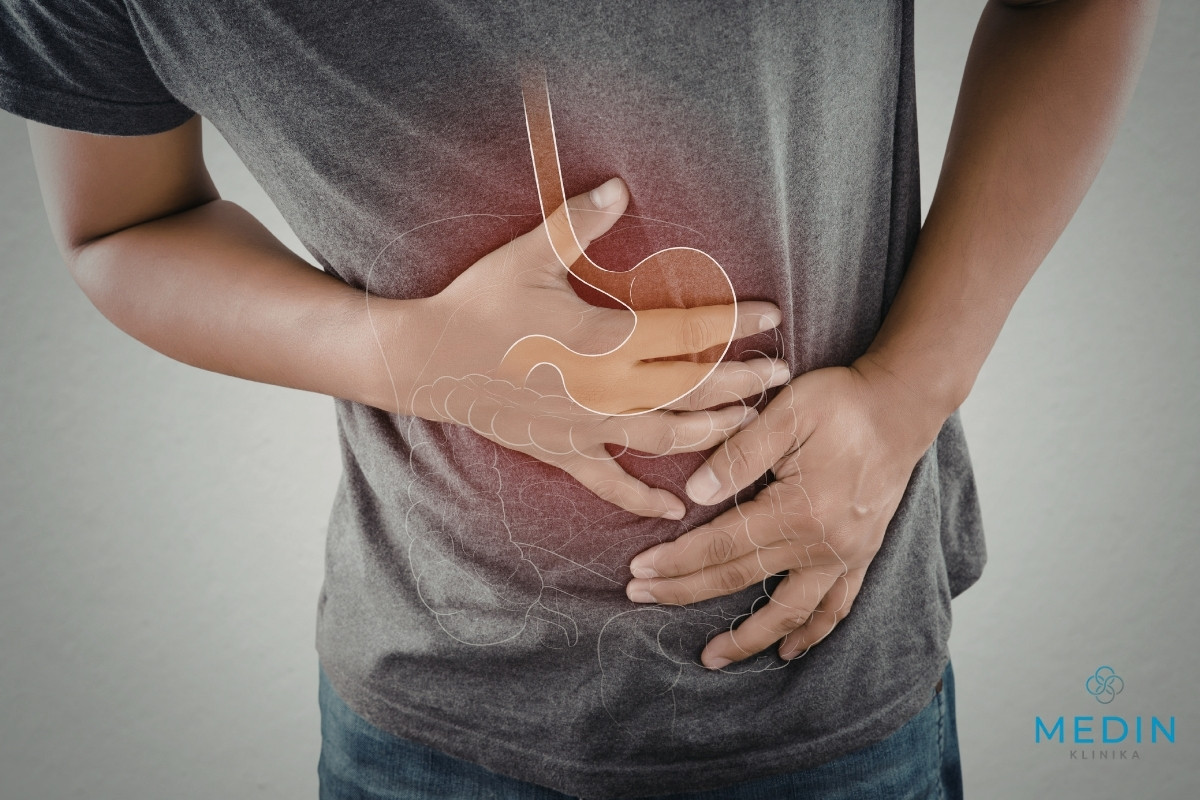
Dolegliwości ze strony przewodu pokarmowego bardzo często są bagatelizowane – przypisywane stresowi, nieregularnym posiłkom czy „wrażliwemu żołądkowi”. Tymczasem jedną z najczęstszych przyczyn przewlekłych objawów jest zakażenie bakterią Helicobacter pylori. Szacuje się, że kontakt z nią ma nawet połowa populacji, jednak nie u każdego powoduje objawy.
Dowiedz się kiedy wykonać test na Helicobacter pylori, jak dobrać odpowiednią metodę diagnostyczną, jak odczytywać wynik oraz jakie są dostępne metody leczenia!
Objawy i sytuacje, które powinny zwrócić uwagę
Zakażenie Helicobacter pylori może przebiegać bezobjawowo, jednak w wielu przypadkach prowadzi do przewlekłego stanu zapalnego błony śluzowej żołądka.
Najczęstsze objawy to:
- ból lub dyskomfort w nadbrzuszu, szczególnie na czczo,
- uczucie pełności po niewielkim posiłku,
- wzdęcia i odbijania,
- nudności, sporadycznie wymioty,
- zgaga lub pieczenie w przełyku.
W bardziej zaawansowanych przypadkach mogą pojawić się objawy alarmowe, takie jak spadek masy ciała, niedokrwistość czy krwawienie z przewodu pokarmowego.
Podejrzenie zakażenia rośnie również w sytuacjach:
- nawracających dolegliwości mimo leczenia,
- rozpoznanej choroby wrzodowej,
- wywiadu rodzinnego raka żołądka.
Helicobacter pylori – kiedy wykonać test?
Decyzja o wykonaniu testu powinna być poprzedzona oceną objawów i czynników ryzyka. Nie każdy dyskomfort żołądkowy wymaga natychmiastowej diagnostyki w kierunku H. pylori.
Test zaleca się przede wszystkim:
- przy utrzymujących się objawach dyspeptycznych,
- przed długotrwałym leczeniem inhibitorami pompy protonowej,
- w diagnostyce choroby wrzodowej,
- po zakończonym leczeniu w celu oceny skuteczności terapii.
Dobór metody diagnostycznej powinien być uzależniony od obrazu klinicznego oraz indywidualnych czynników ryzyka. U pacjentów młodszych, bez objawów alarmowych (takich jak niedokrwistość, spadek masy ciała czy krwawienia z przewodu pokarmowego), w pierwszej kolejności zaleca się metody nieinwazyjne, które pozwalają wykryć aktywne zakażenie. Natomiast w przypadku występowania objawów niepokojących, braku poprawy po leczeniu lub podejrzenia powikłań, wskazane jest wykonanie gastroskopii, która umożliwia bezpośrednią ocenę błony śluzowej oraz pobranie materiału do dalszej diagnostyki.

Rodzaje testów na Helicobacter pylori – co warto wiedzieć?
Diagnostyka zakażenia Helicobacter pylori obejmuje zarówno metody nieinwazyjne, umożliwiające wykrycie aktywnego zakażenia bez ingerencji w przewód pokarmowy, jak i metody inwazyjne, wykonywane w trakcie gastroskopii, które pozwalają na bezpośrednią ocenę błony śluzowej oraz pobranie materiału do badań dodatkowych.
Test oddechowy (UBT)
Uważany za jedną z najbardziej wiarygodnych metod diagnostycznych, pozwala na wykrycie aktywnego zakażenia poprzez ocenę aktywności ureazy bakteryjnej. Jest szczególnie przydatny zarówno w diagnostyce pierwotnej, jak i w ocenie skuteczności leczenia, pod warunkiem odpowiedniego przygotowania pacjenta.
Test antygenowy w kale
Metoda nieinwazyjna umożliwiająca wykrycie obecności antygenów bakterii w próbce stolca, co świadczy o aktywnym zakażeniu. Jest szeroko dostępna i wygodna, jednak jej wiarygodność zależy od przestrzegania zasad przygotowania, zwłaszcza w kontekście stosowanych leków.
Badania serologiczne (przeciwciała)
Polegają na oznaczeniu przeciwciał przeciwko Helicobacter pylori we krwi. Ich ograniczeniem jest brak możliwości różnicowania między zakażeniem aktualnym a przebytym, dlatego nie są zalecane jako podstawowa metoda diagnostyczna ani do oceny skuteczności leczenia.
Gastroskopia z biopsją
Endoskopia stanowi najbardziej kompleksowe narzędzie diagnostyczne, umożliwiające bezpośrednią ocenę błony śluzowej górnego odcinka przewodu pokarmowego. Pozwala na pobranie wycinków do testu ureazowego, badania histopatologicznego lub hodowli, co ma szczególne znaczenie w przypadkach powikłanych lub wymagających pogłębionej diagnostyki.
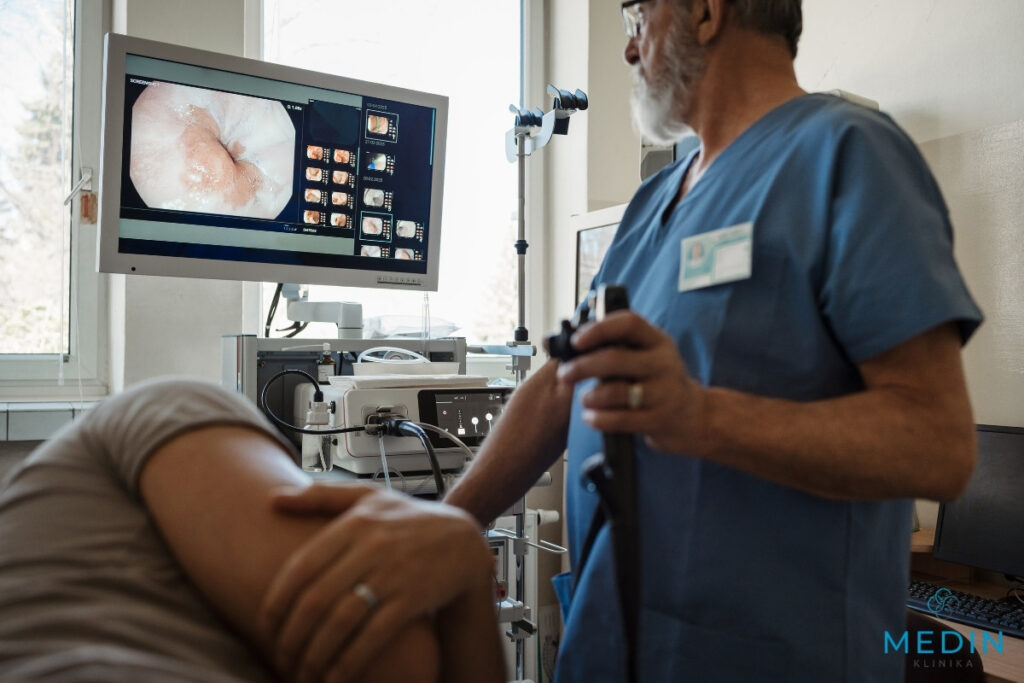
Jak prawidłowo przygotować się do testów w kierunku Helicobacter pylori?
Nieprawidłowe przygotowanie do badania może prowadzić do wyników fałszywie ujemnych, co jest częstym problemem diagnostycznym.
Przed wykonaniem testu należy:
- odstawić inhibitory pompy protonowej (IPP) na minimum 2 tygodnie,
- unikać antybiotyków przez co najmniej 4 tygodnie,
- nie stosować preparatów z bizmutem,
- poinformować lekarza o wszystkich przyjmowanych lekach,
- zgłosić wcześniejsze leczenie H. pylori.
Leczenie i kontrola skuteczności
Leczenie zakażenia polega na zastosowaniu terapii skojarzonej – najczęściej obejmującej antybiotyki oraz leki zmniejszające wydzielanie kwasu żołądkowego.
Schemat leczenia dobierany jest indywidualnie i zależy m.in. od:
- wcześniejszego stosowania antybiotyków,
- lokalnych oporności bakterii,
- tolerancji leków przez pacjenta.
Należy podkreślić, że samodzielne leczenie jest niewskazane – nieskuteczna terapia zwiększa ryzyko oporności bakterii.
Kontrola po leczeniu
Badanie kontrolne wykonuje się zwykle po minimum 4 tygodniach od zakończenia terapii. Najczęściej stosuje się test oddechowy lub badanie kału.
Celem jest potwierdzenie eradykacji bakterii, a nie tylko ustąpienie objawów.